PREGUNTAS FRECUENTES
FERTILIDAD
Entre un 10- 15% de las parejas cis heterosexuales presentan dificultades para lograr el embarazo luego de 1 año de mantener relaciones sexuales sin utilizar métodos anticonceptivos.
Cumplido ese lapso es aconsejable comenzar el estudio completo de ambos integrantes de la pareja. Este tiempo de espera es más corto (6 meses) para aquellas parejas con antecedentes de patologías que puedan afectar su fertilidad y mujeres mayores de 35 años.
Si la edad de la mujer es de 39 o más es conveniente consultar a la brevedad para recibir asesoramiento.
En cuanto a las causas de infertilidad un 40% se deben a factor femenino, 40% a factor masculino y 20 % combinada, incluyendo los casos de esterilidad sin causa aparente (ESCA).
La edad de la mujer es un factor determinante en la capacidad reproductiva de la especie humana.
En términos generales la fertilidad de la mujer es máxima entre los 20 y 30 años. Luego comienza a decaer a partir de los 35 años, y en forma más marcada a partir de los 40.
Después de los 40 años no sólo disminuyen la cantidad de óvulos, sino que también disminuye la capacidad de los mismos para ser fertilizados correctamente y dar lugar a un embarazo progresivo y saludable.
Estas consideraciones se basan en cifras estadísticas, y es fundamental determinar cuál es la reserva ovárica específica de cada mujer para individualizar la estrategia de tratamiento y expectativas de éxito.
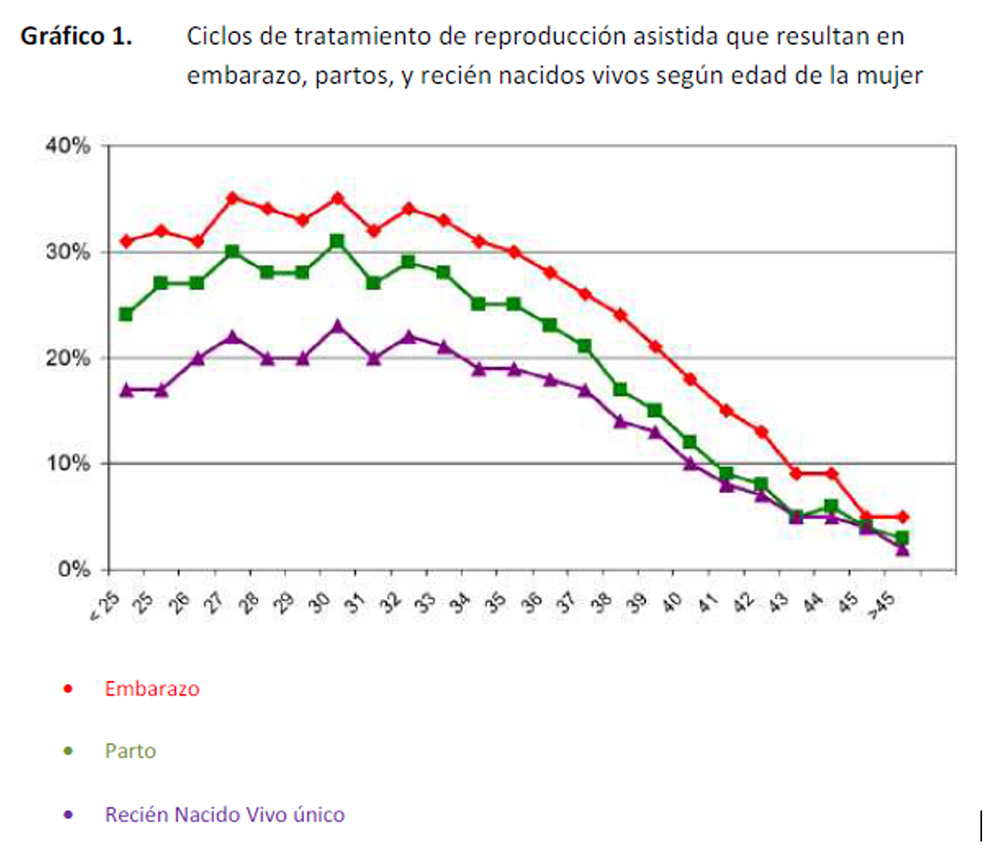
El Gráfico 1 muestra el porcentaje de embarazo, partos de RN vivos, y partos simples entre mujeres de diferente edad que recibieron tratamientos de reproducción asistida de alta complejidad con embriones de gametos propios en 2012.
Fuente: Red Latinoamericana de Reproducción Asistida
En el caso de los varones la edad también impacta, pero de una manera más progresiva y a partir de edades mayores que las mujeres. La evidencia muestra más complicaciones en hombres mayores de 50 años.
El antecedente de tener uno o más hijos, es un elemento de buen pronóstico, pero no garantiza la posibilidad de gestación posterior.
¿Este nuevo embarazo se busca con la misma pareja? ¿Qué edad tenías cuando nació tu hijo menor? ¿Tuviste cirugías, infecciones pélvicas, tratamientos que puedan afectar tu reserva ovárica? Hay que investigar cada historia en particular para dar una respuesta adecuada.
La toma de anticonceptivos orales (ACO) no afectan el pronóstico reproductivo, así como tampoco la cantidad y/o calidad de los óvulos de la mujer.
Es importante tomar en consideración la causa por la cual se inició la toma, dado que si, por ejemplo, fue por dolor menstrual, tal vez de fondo pueda haber alguna causa que sí se vincule a dificultades concepcionales, como por ejemplo la endometriosis.
Una vez que se suspende la toma de anticonceptivos, hay mujeres que inmediatamente comienzan a ciclar normalmente.
Se recomienda iniciar la toma de ácido fólico 3 meses antes del embarazo y consulta con ginecología para valoración pre concepcional.
En otros casos, el reinicio de los ciclos menstruales espontáneos puede demorarse hasta 1 año (amenorrea post ACO). Según la edad de la mujer se esperarán de 6 a 12 meses.
No se recomienda realizar «descansos» en la toma de anticonceptivos salvo que se esté buscando embarazo en ese momento.
La ligadura tubárica es un método anticonceptivo irreversible dado que no permite el encuentro de los espermatozoides con el óvulo para la fertilización.
Sin embargo, existen técnicas de alta complejidad (Fertilización in vitro / FIV) que permiten lograr el embarazo dado que se «saltea» el pasaje por las trompas.
Una consideración a tomar en cuenta es que el FNR no brinda cobertura a quienes hayan realizado una esterilización voluntaria (mujeres y hombres) y tengan hijos vivos.
Las historias son tantas como las parejas. La búsqueda de un embarazo siempre es un desafío. Cuando pasa el tiempo y no se logra muchas veces se asoman la frustración y tristeza.
La sexualidad puede perder su lado placentero para pasar a ser un acto biológico con el único objetivo de embarazar. Durante los tratamientos también aumenta la ansiedad y se pierde intimidad.
Es clave la comunicación dentro de la pareja. La tolerancia y la empatía. Todos transitamos los procesos de diferentes maneras y más aún cuando son temas tan sensibles como el proyecto de familia.
Trabajar en equipo con sicología especializada en reproducción es una parte fundamental del tratamiento.
TRATAMIENTOS
Son aquellos tratamientos en los cuales la fertilización ocurre en el cuerpo de la mujer.
Se refieren a 2 técnicas: las Relaciones Sexuales Programadas (RSP) y la Inseminación Artificial de Cónyugue (IAC) o con semen de Donante (IAD).
En ambos casos los ciclos pueden realizarse con o sin medicación de acuerdo a cada situación. Se realiza un seguimiento folicular ecográfico por vía transvaginal para monitorear el desarrollo de los folículos y de acuerdo a la evolución, se determina el momento más adecuado para mantener relaciones o para inseminar.
Cuando se indica mantener relaciones, con 1 coito por día es suficiente. Cualquier posición sería adecuada y es conveniente permanecer en forma horizontal por al menos 20- 30 minutos evitando levantarse enseguida (por ejemplo, para ir al baño a higienizarse).
La inseminación es un procedimiento ambulatorio en el cual se deposita en la cavidad uterina la muestra de semen preparada, utilizando una pequeña cánula que permeabiliza el cuello uterino. Es un procedimiento indoloro y luego del mismo se pueden reanudar las actividades normales sin inconvenientes.
Las probabilidades reales dependerán de cada caso en particular, pero en forma global se estima un 20% de chance de éxito por ciclo y una tasa acumulada de un 60% con técnicas de baja complejidad.
Cabe aclarar que la fecundidad (chance de embarazo por ciclo) en una pareja cis heterosexual fértil ronda entre el 18 y 25% por ciclo al mantener relaciones sexuales a lo largo de un año.
Son aquellos procedimientos en los cuales la fertilización ocurre en el laboratorio de in vitro, donde el equipo de embriología trabaja con los óvulos, espermatozoides y embriones.
Estas técnicas Incluyen: fertilización in vitro (FIV/ICSI) ya sea con semen de cónyuge o de donante, la transferencia de embriones (TE), la criopreservación de embriones, la donación de ovocitos y embriones, la subrogación uterina y el método R.O.P.A (Recepción de óvulos de la pareja).
Diferentes circunstancias médicas o no médicas, pueden llevar a que una persona quiera “congelar” sus óvulos o espermatozoides para usarlos en el futuro en caso de ser necesario.
Para preservar espermatozoides se obtienen muestras de semen. De no ser posible podrá obtenerse material por biopsia testicular (pequeñas porciones de tejido testicular).
En el caso de los óvulos se procede a la estimulación ovárica y posterior aspiración folicular. Mediante el uso de medicación por aproximadamente 10 días se busca desarrollar folículos que nos permitan recuperar óvulos maduros que serán guardados.
Los gametos guardados pueden esperar décadas a que su dueña o dueño decida qué hacer con ellos: mantenerlos guardados, fertilizarlos, descartarlos. En Uruguay no es una opción la donación de los gametos si la persona no fue estudiada como donante.
En el caso de personas a quienes se les haya diagnosticado una enfermedad oncológica (cáncer), postpuberes y menores de 40 años, previo al inicio de la quimioterapia: el FNR cubre el 100% del tratamiento. Por eso es clave la consulta rápida para un correcto asesoramiento y tratamiento una vez hecho el diagnóstico y previo al inicio de la quimioterapia.
Cuando la idea de guardar gametos es por razones no médicas, a veces pasa que es una decisión difícil de tomar. El inicio es asesorarte. Saber dónde estás parada. Con información de calidad podrás definir qué es lo mejor para ti ahora.
Las probabilidades reales dependerán de cada caso en particular y sus variables: edad del óvulo, calidad espermática, antecedentes entre otras.
Un punto clave en el éxito es el laboratorio de In vitro.
Yo elijo trabajar con el laboratorio del Centro de Esterilidad de Montevideo (CEM). Es el laboratorio con mayor trayectoria en nuestro país en constante desarrollo y perfeccionamiento, con excelentes resultados destacándose no sólo a nivel nacional, sino que es uno de los mejores de la región (datos corroborables según la Red Latinoamericana de Reproducción Asistida RedLara).
Debe recordarse que la fecundidad (chance de embarazo por ciclo) en una pareja fértil ronda entre el 18 y 25% y que la edad del óvulo es un factor determinante.
En promedio la chance de éxito con las técnicas de alta complejidad ronda el 50%, pero esta cifra deberá ajustarse a cada caso individual. En el caso de transferencia de embriones euploides diploides (estudiados con PGT A) llegan al 65% de embarazo por ciclo.
Es una técnica de alta complejidad en la que se utilizan óvulos provenientes de una donante joven sana y altruista, con el fin de lograr embriones que serán transferidos a la receptora.
Según la normativa de tratamientos de alta complejidad del FNR, estaría indicada en los siguientes casos:
- Insuficiencia ovárica prematura
- Alteraciones de la calidad ovocitaria
- Ausencia o disfunción severa de los ovarios
- Alteraciones cromosómicas o genéticas
- Fallo repetido de tratamiento previo debido a mala calidad embrionaria o baja respuesta ovárica a la estimulación de ovulación
La pobre calidad ovocitaria y la reserva ovárica muy reducida junto con la edad son las principales indicaciones para recurrir a una ovodonación.
Fuente: Fondo Nacional de Recursos (FNR): Tratamientos mediante Técnicas de Reproducción Asistida de Alta Complejidad – Fondo Nacional de Recursos, Montevideo. Diciembre, 2014
Si bien para la mayoría de mujeres o parejas puede ser una decisión difícil de tomar, es una técnica que tiene alta chance de éxito e inmensa satisfacción para quienes optan por este camino. Antes de cerrarle la puerta a esta alternativa te invito a conversar y poder contarte más.
Hablemos primero de cómo funciona normalmente nuestro cuerpo.
En un ciclo natural un solo folículo es el dominante y está destinado a ovular.
Para mejorar las chances de éxito en los tratamientos muchas veces utilizamos medicación que estimula los ovarios para que logren madurar mayor número de folículos.
El tipo de medicación y dosis se ajustan a la reserva ovárica (cantidad de óvulos que tiene cada mujer en determinado momento) y al tipo de tratamiento que se esté llevando a cabo.
El desarrollo de los folículos se controla mediante ecografía transvaginal y en los tratamientos de alta complejidad también con los niveles de estradiol en sangre.
No.
La caída de la reserva ovárica es un proceso natural. El momento en que el ovario tiene mayor cantidad de óvulos, es cuando siendo un feto dentro del útero de su madre cuenta con 7.000.000 de óvulos aproximadamente.
Al nacer esa niña, el número cae a 1.500.000. A partir de ese momento, por un proceso natural llamado atresia el número de óvulos cae indefectiblemente.
Al momento de la menarca (primera menstruación) en promedio las mujeres contamos con unos 300.000 óvulos, de los cuales estarán destinados a ovular unos 450 a lo largo de su vida reproductiva.
Los óvulos se encuentran dentro de unas estructuras llamadas folículos, que los alojan hasta que llegue el momento de su reclutamiento en el ciclo ovárico. Los folículos son los que podremos monitorear con la ecografía pues lo óvulos son microscópicos.
La estimulación ovárica no gasta la reserva ovárica ni acelera la atresia de los folículos.
La estimulación con medicación hace que más folículos maduren y den lugar a óvulos disponibles para la fertilidad en ese ciclo, sin afectar al resto que aún no ha sido reclutado.
LEY DE REPRODUCCIÓN ASISTIDA
La ley 19.167 establece que se benefician todas aquellas parejas que requieran técnicas para tratar la infertilidad, así como mujeres sin pareja o mujeres con pareja del mismo sexo. Se contemplan en esta ley los tratamientos de Baja Complejidad y Alta complejidad y su cobertura.
Las técnicas de baja complejidad quedan comprendidas dentro de los programas de asistencia del Sistema Nacional Integrado de Salud y serán financiados con un sistema de copagos hasta 3 intentos, siempre y cuando la mujer no sea mayor de 40 años.
Las técnicas de alta complejidad serán total o parcialmente subsidiadas hasta un máximo de 3 intentos, a través del Fondo Nacional de Recursos, siempre y cuando cumpla con los criterios de selección del mismo.
Para acceder a la cobertura total o parcial del FNR el caso deberá ser ingresado antes de que la mujer cumpla 40 años. Es por esta razón que si tienes 39 años: ¡no demores en asesorarte!
Una vez ingresado el trámite al FNR antes de los 40 años, los tratamientos podrán hacerse después de los 40 si fuera el caso.
Fuente: Fondo Nacional de Recursos (FNR): Tratamientos mediante Técnicas de Reproducción Asistida de Alta Complejidad – Fondo Nacional de Recursos, Montevideo. Diciembre, 2014
La cobertura financiera del Fondo Nacional de Recursos para el tratamiento de la infertilidad con Tratamiento de Reproducción Asistida de Alta Complejidad, considerará los siguientes criterios.
Criterios de Inclusión
Edad de la mujer >18 y < 40 años* (con gametos propios y donados) y alguno de los siguientes criterios:
- Cuando hayan fallado las técnicas de baja complejidad con antecedentes de 3 Inseminaciones Artificiales no exitosas.
- Mujeres sin pareja o con pareja del mismo sexo, en quienes haya fallado los tratamientos de baja complejidad o tengan indicación para alta complejidad.
- Insuficiencia ovárica prematura.
- Baja reserva ovárica.
- Obstrucción tubaria bilateral, diagnosticada por HSG o Laparoscopía.
- Proceso adherencia pélvica moderado-severa que impida la fecundación espontánea.
- Endometriosis moderada-severa que no sea susceptible de otros tratamientos e impida la fecundación espontánea.
- Esterilidad sin causa aparente de más de cinco años de evolución en mujeres mayores de 35 años.
- Esterilización previa voluntaria de la mujer y/o su pareja actual, sin hijos vivos.
- Factor masculino con más de una de las siguientes variables:
- Recuento de espermatozoides < 10.000.000/cc
- Movilidad progresiva basal < 15%
- Morfología ≤ 4%
- Recuento en Swim-up < 3.000.000 de espermatozoides móviles
- Enfermedades genéticas que afectan la morfología espermática
- (Globozoospermia, algunos casos de Macrozoospermia)
- Enfermedades infectocontagiosas en el hombre (VHC y VIH)
Si la mujer alcanzara los 40 años de edad durante el ciclo de FIV, este se completará, y se podrá dar inicio a ciclos posteriores de acuerdo a lo establecido en el Decreto reglamentario.
Los tratamientos de reproducción asistida de alta complejidad con ovocitos donados estarán indicados en:
- Insuficiencia ovárica prematura
- FSH > 18
- AMH indetectable
- Disgenesia gonadal
- Ooforectomía bilateral
- Fallo repetido de tratamiento previo con FIV con ovocitos propios debido a mala calidad embrionaria ó baja respuesta
- También se considerará en los casos de alto riesgo de transmisión de enfermedades genéticas por la mujer
La solicitud de tratamiento de Reproducción Asistida de Alta Complejidad será considerada una vez que se hayan corregido las siguientes situaciones transitorias que condicionan el éxito del procedimiento.
- IMC de la mujer < 18
- IMC de la mujer > 32
- Alteración de salud psicofísica de cualquiera de los integrantes de la pareja
- Enfermedades infectocontagiosas con carga viral positiva de cualquiera de los integrantes de la pareja
- Consumo actual de tabaco, alcohol y otras drogas. Se realizará confirmación bioquímica de esta condición antes del inicio del ciclo de estimulación para ambos integrantes de la pareja.
- Antecedentes de falta de adherencia al tratamiento.
La Normativa de Cobertura del FNR para los Tratamiento de la Reproducción Humana mediante Técnicas de Reproducción Asistida de Alta Complejidad encuentra disponible en: www.fnr.gub.uy
Respecto a la cobertura económica, se establece un sistema de copagos de acuerdo a los ingresos de la persona o pareja, según la declaración realizada ante la DGI con el formulario 3913.
Para cada uno de los 3 intentos por parte del FNR, corresponde realizar el copago indicado según los ingresos en cada uno de los intentos. También se deberá realizar el copago por separado en las transferencias diferidas.
Las franjas y costos se revisan en forma anual y pueden encontrarse en la página web del FNR: http://www.fnr.gub.uy/search/node/copagos
Nótese que no hay un límite de ingresos que «excluya» la cobertura parcial de los tratamientos.
El copago incluye las consultas, ecografías, dosificaciones de hormonas, medicación y procedimientos DURANTE EL TRATAMIENTO. Respecto a la medicación se dará cobertura durante la estimulación ovárica, no así el soporte de fase lútea, dado que se encuentra dentro de las prestaciones del PIAS.
La paciente es libre de elegir con qué equipo realizar el tratamiento de ALTA complejidad, independientemente de la cobertura en salud que tenga.
Diferente es el caso de los tratamientos de BAJA COMPLEJIDAD, en los cuales, si la persona decide realizarlo a través de su prestador de salud, será con el técnico que dicha institución provea.
El uso de semen de banco tiene diferentes indicaciones, como ser:
- Mujeres con proyecto de familia monoparental.
- Parejas de mujeres.
- Varones con alteraciones espermáticas severas con falla de FIV/ICSI previo.
- Alteraciones cromosómicas o genéticas del varón.
- Riesgo de transmisión hereditaria de alguna enfermedad.
- Pacientes serodiscordantes (en los que no sea posible lavar el semen o no lo deseen por los riesgos que aun puedan presentar)
- Pacientes con ausencia de espermatozoides en el eyaculado (azoospermia) que no desean o no pueden realizar una FIV/ICSI con espermatozoides procedentes de biopsia testicular.
Para acceder al banco de Semen debe realizarse una consulta en el Laboratorio REPROVITA donde se encuentra el banco de semen. Allí se darán los pormenores del reclutamiento y selección de donantes, almacenamiento de las muestras, tasa de eficacia, garantías, riesgos y costos.
Se utilizan muestras congeladas, luego de un período de «cuarentena» como medida de seguridad.
Las muestras de semen donado pueden emplearse en técnicas de baja complejidad (inseminación) o alta complejidad (fertilización in vitro).
En Uruguay se admite un máximo de hasta 25 nacimientos por donante.